
【掲載日】2016/07/27 【最終更新日】2023/02/22
糖尿病の診断基準とは?検査方法や診断までの流れを解説
当コラムの掲載記事に関するご注意点
1. 本コラムに掲載されている情報は、記事により薬剤師や医師など医療・健康管理に関する専門資格を有する方による執筆または一部監修を入れ評価検証を行った上で掲載しております。掲載内容については掲載時点での情報をもとに可能な限り正確を期すよう、当社自身でも慎重に確認を行っておりますが、記事によっては執筆者本人の見解を含むものもあり、正確性や最新性あるいは具体的な成果を保証するものではありません。あくまでも読者の皆さまご自身の判断と責任において参考としてご利用ください。また、掲載後の状況変化等により予告なく記事の修正・更新・削除を行う場合があります。
2. 本コラムにおける一般用医薬品に関する情報は、読者や消費者の皆さまが適切な商品選択を行えるよう支援することを目的に作成しているものです。また、当該コラムの主な眼目は「商品」ではなく「成分」にあり、特定商品の広告目的や誘引を企図したものではありません。併せて、特定の医薬品メーカーや販売業者から紹介や販売を目的とした報酬などの対価を受け取っているものでもありません。
3. 本コラムに記載されている商品名やサービス名は、それぞれの提供元または権利者に帰属する商標または登録商標です。
4. 前述の内容に関連して、読者の皆さまに万一何らかの不利益や損害が発生した場合でも、当社はその一切について責任を負いかねます。
5. 本コラムに関する個別のお問合せには一切応じておりませんが事実と異なる誤った記載があった場合はご指摘のご連絡を頂けますと幸いです。

-
監修者
伊藤メディカルクリニック / 内科・皮膚科医
伊藤幹彦医師
糖尿病とは?
糖尿病とは、血液中のブドウ糖濃度を表す「血糖値」が慢性的に高い状態を指す病気です。
本来、ブドウ糖は生命を維持するために必要なエネルギー源であり、膵臓から出るインスリンという血糖を下げるホルモンによって体内で一定の濃度を保つような仕組みが整っています。しかし、さまざまな原因によってインスリンの効きが悪くなったり血糖のコントロールができなくなることで血糖値が高い状態となり、この高血糖が原因で血液中のたんぱく質に異常が起こったり血管の内膜が傷むなどして、さまざまな健康障害が起こる疾患を糖尿病といいます。
糖尿病の診断基準と検査方法
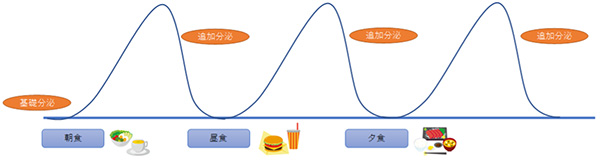
健康な人のインスリン分泌量のグラフ
食事をした後は、吸収されたブドウ糖が血液の中に入って血糖値が上がりますが、健康な人であればすぐにインスリンが分泌されて下がっていきます。
健康診断で「血糖値」や「Hba1c」が高かった方、要注意です!
糖尿病の主な診断基準は「空腹時血糖値(グルコース・GL)」と「HbA1c(ヘモグロビンエーワンシー)」です。空腹時血糖値は「血液中のブドウ糖濃度」、HbA1cは「ブドウ糖とヘモグロビンが結合した物質」です。
HbA1cは4ヶ月間体内に残り続けるので平均して1~2ヶ月間の血糖状態がわかる糖尿病の重要な指標(治療目標)としても使われる数値です。
血糖値は変動しやすい数値なのでHba1cの数値が信用されやすいですがこれだけでは腎不全などの疾患も考えられるので基本的には両方を使って判断する事が多いです。
これらの数値は採血検査で一般的に測る項目なので、直近の検診結果を片手にチェックしてみましょう。
また、下記に当てはまるようであれば早急に近医を受診する事をおすすめします。
下記の(1)~(3)のひとつでも当てはまれば「糖尿病型」と判定します。
- (1)早朝空腹時血糖値 126mg/dL以上
- (2)ブドウ糖負荷試験の2時間後の血糖値が200mg/dL以上
- (3)随時血糖値が200mg/dL以上
別の日に再検査して「糖尿病型」であることが再確認されれば、糖尿病と診断します。
ただし、下記の(1)~(4)のどれかが当てはまる場合には、1回の検査が「糖尿病型」であれば糖尿病と診断されます。
- (1)のどの渇き、水分を多くとる、尿が多い、体重減少などの糖尿病に典型的な症状がみられる
- (2)HbA1cが6.5%以上である場合
- (3)糖尿病性網膜症が認められる場合
- (4)過去に「糖尿病型」を示した検査データがある場合
引用:日本糖尿病学会編:「糖尿病治療ガイド2008-2009」2008,p18(文光堂)より一部改変
糖尿病のセルフチェック
自身で簡単に糖尿病のリスクを確認できる「糖尿病セルフチェックリスト」があります。該当項目が5点以上の場合、糖尿病のリスクが高いと判断されますので、ぜひご活用ください。
◆糖尿病セルフチェックリスト
- 40歳以上の男性、または50歳以上の女性
- 家族や親戚に糖尿病の人がいる
- 太っている(BMIが25以上)、または最近体重が増えてきた
- 喉が異常に乾く
- 食べても食べてもやせる、最近急にやせてきた
- 健康診断で、尿に糖が出ていると指摘された
- 尿の臭いが気になる
- 残尿感がある
- 最近、尿の回数が増え、夜中にトイレに行くことが増えた
- 全身がだるい、疲れやすい
- 手足がむくむ
- 夕ご飯を食べた後にすぐ寝てしまう
- 外食が多い
- 1食抜いて、次でどか食いをしてしまう
- 甘いお菓子やジュースをよく口にする
- 運動の習慣がなく、車に乗る機会が多い
- タバコを吸っている
- ストレスの多い仕事をしている
糖尿病診断までの流れとは?
HbA1cの基準となる正常値は4%~5.5%です。HbA1cが6.5%を超えると糖尿病と診断される目安となります。しかし血糖値やHbA1cといった検査数値は、貧血など合併する疾患で値が変わると言われており、基準値を超えているからと言って一概に糖尿病とは言えない場合もあります。そのため、数値の判断のみで糖尿病と判定しないように、診断フローを用いて診察します。
※基準値を超えた状態を「糖尿病型」と呼ぶ。
①空腹時血糖値、随時血糖値、75gOGTT値のいずれかとHbA1c値の両方が糖尿病型であるか → 糖尿病の診断
②空腹時血糖値、随時血糖値、75gOGTT値のいずれかが糖尿病型であり、口渇(口の渇き)、多飲、多尿、体重減少などの典型的な糖尿病の症状や糖尿病網膜症が発症している場合→ 糖尿病の診断
③血糖値またはHbA1cのどちらかが糖尿病型であり、主な症状が見られない場合、再検査を行い、再検査後の血糖値が糖尿病型である場合→ 糖尿病の診断
※HbA1cのみ糖尿病型の場合は、半年以内に血糖検査を含めた再検査をする。
糖尿病の治療内容
糖尿病の食事療法
糖尿病は適正な体重や接種カロリーをコントロールするためにも、適切な食事管理が大切です。
食事をする際に、以下のような点に注意しながら食事をしましょう。
- 摂取カロリー・・・必要以上に食べすぎていないか
- 栄養素バランス・・・偏食せず、さまざまな食材をバランスよく食べているか
- 食事時間・・・朝食を抜いたり、就寝直前や深夜に食事をしていないか
- 食事の順序・・・野菜から先に食べるように心がけているか(ベジファースト)
- 食事にかける時間・・・よく咀嚼(そしゃく)し、早食いをしていないか
糖尿病の運動療法
適度な運動は、インスリンによる糖の調整を効きやすくし、糖を消費しやすい体質となります。インスリンの効きやすさのことを『インスリン感受性』と呼びますが、インスリン感受性が高い人は、少量のインスリンでも血糖値が下がりやすく、逆に低い人は血糖値を下げるために多量のインスリンが必要となります。
インスリン感受性を高めるためには、継続的な運動療法が重要です。
激しい運動をしても、一時的な運動だと効果は3日以内に低下し、1週間で消失するといわれています。そのため、理想としては適度な運動を週3~5日以上継続することが望ましいです。
例えば、通勤時に到着駅一つ手前の駅で降りて歩く、帰宅時にも同様に一つ手前の駅で降りて歩くだけでも週5日継続することで十分な運動となります。
糖尿病の薬物療法
薬物療法には、大きく分けて注射薬と飲み薬の2種類があります。
インスリンを外部から補う場合は注射薬を使用します。その種類としては、超速攻型、速攻型、中間型、混合型、持続型の5種類があり、病態により使い分けます。また、多くの1型糖尿病の治療薬として用いられます。
飲み薬としては、主に①すい臓からのインスリン分泌を促進させる薬、②インスリン抵抗性を改善する薬、③糖の吸収を穏やかにすることで食後の高血糖を改善する薬、④腎臓から尿へ糖を排出させる薬があります。
インスリンそのものが分泌されていなかったり、作用が衰えている場合は①や②、インスリンの効き目を効果的にするために内蔵の作用を活性化させる場合は③や④を使用します。
糖尿病治療中に必要になる検査
糖尿病は主だった自覚症状がないため、糖尿病を治療中の方は合併症の恐れや進行具合を定期的に検査して確認することが必須です。また、糖尿病治療中の検査方法は多岐にわたるため、検査の目的を把握することも重要です。
(1)心電図、心エコー、運動負荷試験
糖尿病合併症のひとつ、「心筋梗塞」は、直接生命に関わる重大な疾患であり、心筋梗塞の罹患歴がある患者の約60%の方が糖尿病を合併しているということが判明しています。
「心筋梗塞」に関する検査方法はいくつかあります。
心電図
心電図は、心臓の動きを電気信号に変えて測定します。心臓に何らかの異常がある場合は鼓動のリズムが乱れ、主に不整脈や狭心症、高血圧の場合にそのような傾向が見られます。代表的な心臓疾患の検査として有効です。
心エコー検査
心エコー検査は心電図と異なり、超音波により心臓の状態を画像として表示し、心臓の大きさや形、壁の厚さ、動き方などを確認します。心臓の動作や様子が直接的に見られるため、異常を早期発見することができます。
運動負荷試験
運動負荷試験は、軽い運動をしながら心電図を測ります。心臓が弱っていたり疾患がある場合、心臓の血管が細いために血流不足となっている箇所が発生し、血圧や脈拍の乱れ、不整脈などの兆候が表れます。
(2)ABI・頸動脈エコー検査
糖尿病によって血管が詰まったり傷んだりする「動脈硬化」の状態を確認する検査です。
ABI検査
ABI検査では、両手(上腕)両足(足首)の血圧を同時に図ります。正常な状態では足首の血圧の方が上腕の血圧より高く、動脈硬化の疑いがある場合は足首の血圧が上腕の血圧よりも低くなります。つまり、上腕や両足という比較的太い血管がどれだけ詰まっているか、を血圧によって推定する検査です。
頸動脈エコー検査
心エコーと同様に、超音波を用いて首筋の頸動脈内部を画像として表示します。首の頸動脈は皮膚表面側に位置しているため、心エコーよりも観察がしやすいという特徴があります。動脈硬化が発生しやすい部位のため、少なくとも1~2年に一度の定期検診を推奨とされています。
(3)腹部エコー検査・便潜血検査
糖尿病の方は、非アルコール性脂肪肝炎(NASH)を代表とする慢性肝疾患を合併しているケースが多いことが分かっています。
NASHは血液検査での肝機能異常を示さないため、腹部エコー検査によって脂肪肝や慢性肝障害の疑いがないかを検査します。また、大腸がん、膵臓がんなども糖尿病によるリスク因子とされているので、定期的な腹部エコーによる検査が大切です。 また大腸がんは腹部エコーだけでなく、便潜血検査によっても見つけることができます。
(4)CT検査
CT検査はX線を照射し、主に心臓、大動脈、気管支、肺、肝臓、腎臓といった、通常のエコー検査では見えにくい部分を断面的に画像として表示し、詳細に確認することができます。CT機器の発達により、最新の技術では2mm程度の細い血管の狭窄まで確認できるようになり、動脈硬化や心筋梗塞になる前兆を発見することが可能となっています。
まとめ
糖尿病の症状は自覚がないからこそ、検査を疎かにしがちです。
見えない部分で進行していく病気であることを理解し、糖尿病の治療を続けながら定期的に受診し、重大な合併症を招く前に予防をしていきましょう。
監修者

心臓血管外科を専門とし、高血圧や糖尿病、AGAなど幅広く対応が可能。
皆様の健康を生涯にわたってお守りする良きパートナーとして、わかりやすく、丁寧な診察に努めている。
専門
日本外科学会認定外科専門医/日本循環器学会認定循環器専門医
所属医療機関
伊藤メディカルクリニック
認定資格
日本医師会認定産業医
経歴
東京医科大学卒業
東京医科大学 第2外科(心臓血管外科)入局
東京医科大学霞ヶ浦病院 循環器外科助手(現 東京医科大学茨城医療センター)
東京医科大学八王子医療センター 心臓血管外科などを経歴
東京医科大学第2外科助手
新潟こばり病院(現 新潟医療センター 心臓血管外科)
東京警察病院外科 医長を経歴(血管外科責任者)
著者情報

JCVN編集部
JCVNでは、病気やからだに関する様々な知識をコラムとして掲載しております。
また、ご覧いただく皆さまへ分かりやすくお伝えできるコンテンツをお届け致します。
糖尿病の基礎知識一覧
- 糖尿病の予防は食生活と運動での体質改善から~すぐに始められる予防法ご紹介~
- インスリンの副作用とは?血糖値を下げる仕組みや注意点を解説
- 高血糖とは?血糖値が高いときの原因・症状・治療について解説
- 糖尿病は治る?(寛解する?)食事や運動療法でどこまで治すことができる?
- 1型糖尿病とは?原因や症状は?治療方法や食事について
- 糖尿病の食事療法-悪化させるダメな食べ物や良い食べ物を解説
- 糖尿病の薬の種類とは?役割や副作用、注意点を徹底解説
- 糖尿病とは?症状や治療法について解説
- 糖尿病の原因
- 糖尿病の診断基準とは?検査方法や診断までの流れを解説
- 糖尿病の合併症
- 糖尿病の治療方法とは?薬の種類や適切な食事方法を解説
- 糖尿病の治療薬
- 糖尿病の治療費
- 糖尿病の最新治療薬とは?糖尿病を治すポイントと治療の流れ
人気の記事
治験ボランティア登録はこちら
その他の病気の基礎知識を見る
- COPD(慢性閉塞性肺疾患)
- PMS(月経前症候群)
- あせも
- アトピー性皮膚炎
- アルツハイマー型認知症
- アレルギー
- インフルエンザ
- ウイルス
- おたふく風邪
- がん
- クラミジア
- コレステロール
- しびれ
- シミ
- とびひ
- ドライアイ
- ニキビ
- ノロウイルス
- はしか
- メタボリックシンドローム
- めまい
- リウマチ
- 不妊症
- 二日酔い
- 体重減少
- 便秘
- 前立腺肥大症
- 副鼻腔炎
- 口内炎
- 咳
- 喉の渇き
- 夏バテ
- 子宮内膜症
- 子宮外妊娠
- 子宮筋腫
- 帯状疱疹
- 心筋梗塞
- 手足口病
- 新型コロナウィルス
- 更年期障害
- 気管支喘息
- 水疱瘡
- 水虫
- 治験とは
- 熱中症
- 物忘れ
- 生活習慣病
- 疲労
- 痛風
- 糖尿病
- 耳鳴り
- 肝硬変
- 胃もたれ
- 脂肪肝
- 脂質異常症(高脂血症)
- 貧血
- 逆流性食道炎
- 過敏性腸症候群(IBS)
- 過活動膀胱(頻尿・尿漏れ)
- 関節痛
- 難聴
- 頭痛
- 頻尿
- 骨粗しょう症(骨粗鬆症)
- 高中性脂肪血症
- 高尿酸血症(痛風)
- 高血圧
- 鬱病(うつ病)
- 鼻水
こちらもよく読まれています
- 治験とは(意味やメリット・臨床試験との違い等)
- 治験の安全性 とリスク(副作用や死亡事例)
- 治験(臨床試験)参加までの流れ
- 治験モニター・ボランティアの体験談
- 病気の基礎知識
- 病気のQA
- 自己診断・健康診断
- 水虫に効く治療薬とは?おすすめの市販薬を紹介!
- 糖尿病によるめまいとは?低血糖の症状から対処法まで解説
- 逆流性食道炎の治療薬を紹介-選び方、飲む際の注意点も解説
- 糖尿病による頭痛とは?血糖値による原因から治療方法まで解説
- 骨粗鬆症(骨粗しょう症)の症状-原因や特長についても解説
- 骨粗鬆症の薬の分類と副作用を紹介!
- 頭痛薬のおすすめ5選!薬が効かないときの対応についても解説
- あせもにおすすめの薬を紹介!受診はした方が良い?予防はできる?
- 高齢者がRSウイルスに感染すると重症化する?症状や治療法、予防法について解説
- RSウイルスの対処法とは?症状から咳がひどい場合の対処法まで解説
- 便秘薬の種類・選び方を解説!おすすめ市販薬も紹介
- 口内炎におすすめの薬をトラブル別に紹介!【2024年最新版】
- 痩せる薬の種類を紹介!クリニックで処方されるダイエット薬の特徴を解説
- 治験のバイトとは?メリット・デメリットや注意点、報酬について解説


































